prostatitis crónica – enfermedad inflamatoria de la próstata de diversas etiologías (incluidas las no infecciosas), que se manifiesta por dolor o malestar en la zona pélvica y trastornos urinarios durante 3 meses o más.
I. Parte introductoria
Nombre del protocolo: Enfermedades inflamatorias de la glándula prostática.
Código de protocolo:
Código(s) ICD-10:
N41. 0 Prostatitis aguda
N41. 1 Prostatitis crónica
N41. 2 Absceso de próstata
N41. 3 Prostatocistitis
N41. 8 Otras enfermedades inflamatorias de la glándula prostática
N41. 9 Enfermedad inflamatoria de la próstata, no especificada
N42. 0 Cálculos en la próstata
Piedra prostática
N42. 1 Congestión y hemorragia en la glándula prostática.
N42. 2 Atrofia de la próstata
N42. 8 Otras enfermedades especificadas de la glándula prostática
N42. 9 Enfermedad de la glándula prostática, no especificada
Abreviaturas utilizadas en el protocolo:
ALT – alanina aminotransferasa
AST – aspartato aminotransferasa
VIH – virus de la inmunodeficiencia humana
ELISA – inmunoensayo enzimático
TC – tomografía computarizada
MRI – imágenes por resonancia magnética
MSCT – tomografía computarizada multicorte
DRE – tacto rectal
PSA – antígeno prostático específico
DRE – tacto rectal
PC - cáncer de próstata
CPPS – síndrome de dolor pélvico crónico
RTU – resección transuretral de la glándula prostática
Ultrasonido – examen de ultrasonido
DE – disfunción eréctil
ECG – electrocardiografía
IPSS – International Prostate Symptom Score (índice internacional de síntomas de enfermedades de la próstata)
NYHA – Asociación del Corazón de Nueva York
Fecha de desarrollo del protocolo: 2014
Categoría de paciente: hombres en edad reproductiva.
Usuarios de protocolo: andrólogos, urólogos, cirujanos, terapeutas, médicos generales.
Niveles de evidencia
Nivel |
Tipo de evidencia |
| 1a | La evidencia proviene de un metanálisis de ensayos aleatorios. |
| 1b | Evidencia de al menos un ensayo aleatorio |
| 2a | Evidencia obtenida de al menos un ensayo bien diseñado, controlado y no aleatorio |
| 2b | Evidencia obtenida de al menos un estudio cuasiexperimental bien diseñado, controlado |
| 3 | Evidencia obtenida de investigaciones no experimentales bien diseñadas (investigación comparativa, investigación correlacional, análisis de informes científicos) |
| 4 | La evidencia se basa en la opinión o experiencia de expertos. |
Grados de recomendación
| A | Los resultados se basan en ensayos clínicos homogéneos, de alta calidad y específicos para cada problema, con al menos un ensayo aleatorizado. |
| EN | Resultados obtenidos de estudios clínicos bien diseñados y no aleatorios |
| CON | No se han realizado estudios clínicos de calidad adecuada. |
Clasificación
Clasificación clínica
Clasificación de la prostatitis (Instituto Nacional de Salud (NYHA), EE. UU. , 1995)
Categoría I – prostatitis bacteriana aguda;
Categoría II – prostatitis bacteriana crónica, que se encuentra en el 5-10% de los casos; Categoría III: prostatitis crónica abacteriana/síndrome de dolor pélvico crónico, diagnosticado en el 90% de los casos;
Subcategoría III A – síndrome de dolor pélvico inflamatorio crónico con aumento de leucocitos en las secreciones de la próstata (más del 60% del número total de casos); Subcategoría III B – CPPS: síndrome de dolor pélvico crónico no inflamatorio (sin aumento de leucocitos en la secreción de la próstata (alrededor del 30%));
Categoría IV – inflamación asintomática de la próstata, detectada durante el examen de otras enfermedades, según los resultados del análisis de las secreciones de la próstata o de su biopsia (se desconoce la frecuencia de esta forma);
Diagnóstico
II. Métodos, enfoques y procedimientos para el diagnóstico y tratamiento.
Lista de medidas de diagnóstico básicas y adicionales.
Exámenes de diagnóstico básicos (obligatorios) realizados de forma ambulatoria:
- recopilación de quejas, historial médico;
- examen rectal digital;
- diligenciar el cuestionario del IPSS;
- examen de ultrasonido de la próstata;
- secreción de próstata;
Exámenes de diagnóstico adicionales realizados de forma ambulatoria: secreción de próstata;
La lista mínima de exámenes que se deben realizar al derivar a una hospitalización planificada:
- análisis de sangre general;
- análisis de orina general;
- análisis de sangre bioquímico (determinación de glucosa en sangre, bilirrubina y fracciones, AST, ALT, prueba de timol, creatinina, urea, fosfatasa alcalina, amilasa en sangre);
- microrreacción;
- coagulograma;
- VIH;
- ELISA para hepatitis viral;
- fluorografía;
- ECG;
- grupo sanguíneo.
Exámenes de diagnóstico básicos (obligatorios) realizados a nivel hospitalario:
- PSA (total, gratuito);
- cultivo bacteriológico de secreción prostática obtenida después del masaje;
- examen de ultrasonido transrectal de la próstata;
- Cultivo bacteriológico de la secreción prostática obtenida después del masaje.
Exámenes diagnósticos adicionales realizados a nivel hospitalario:
- uroflujometría;
- cistotonometría;
- MSCT o MRI;
- uretrocistoscopia.
(nivel de evidencia - I, fuerza de recomendación - A)
Medidas de diagnóstico realizadas en la etapa de emergencia: no realizadas.
Criterios de diagnóstico
Quejas y anamnesis:
Quejas:
- dolor o malestar en el área pélvica que dura 3 meses o más;
- La localización frecuente del dolor es el perineo;
- puede haber una sensación de malestar en la zona suprapúbica;
- sensación de malestar en la ingle y la pelvis;
- sensación de malestar en el escroto;
- sensación de malestar en el recto;
- sensación de malestar en la región lumbosacra;
- Dolor durante y después de la eyaculación.
Anamnesia:
- disfunción sexual;
- supresión de la libido;
- deterioro de la calidad de las erecciones espontáneas y/o adecuadas;
- eyaculación precoz;
- en las últimas etapas de la enfermedad, la eyaculación es lenta;
- "borrado" del colorido emocional del orgasmo.
El impacto de la prostatitis crónica en la calidad de vida, según la escala unificada de evaluación de la calidad de vida, es comparable al impacto del infarto de miocardio, la angina de pecho y la enfermedad de Crohn. (nivel de evidencia - II, fuerza de recomendación - B).
Examen físico:
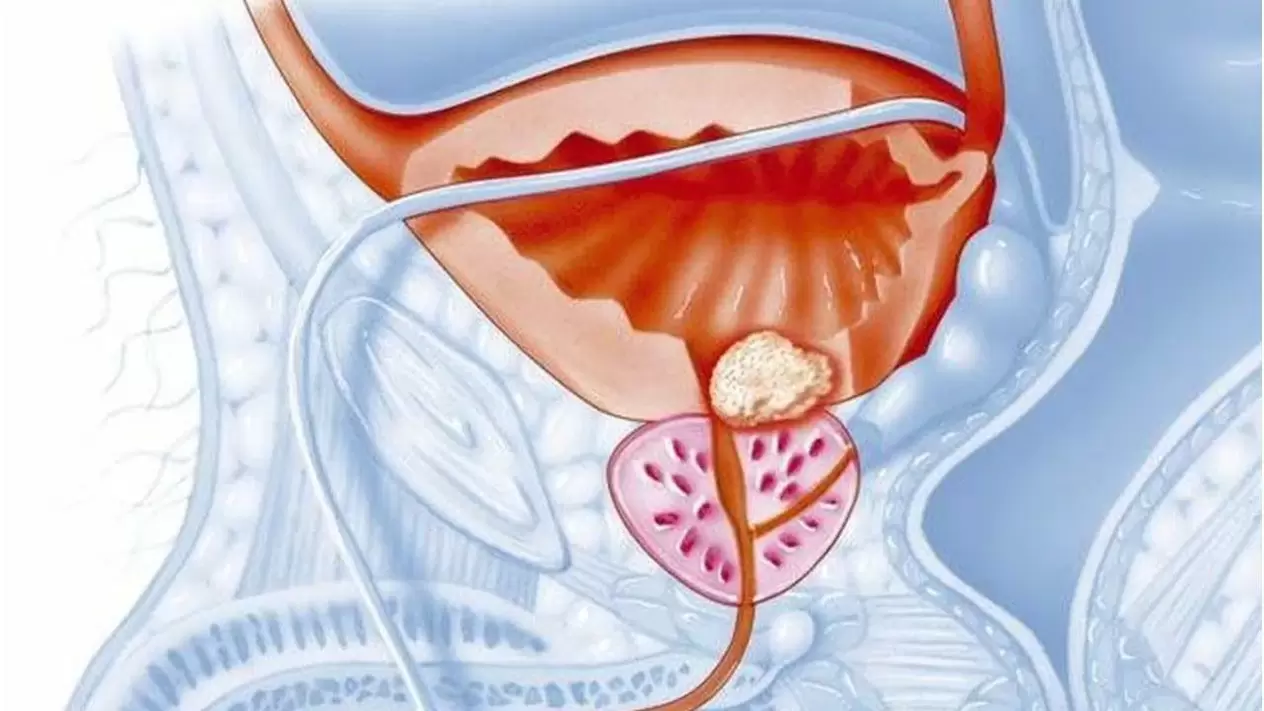
- hinchazón y sensibilidad de la próstata;
- agrandamiento y alisado del surco mediano de la glándula prostática.
Investigación de laboratorio
Para aumentar la confiabilidad de los resultados de las pruebas de laboratorio, deben realizarse antes de la cita o 2 semanas después de finalizar la toma de agentes antibacterianos.
Examen microscópico de la secreción de próstata:
- determinación del número de leucocitos;
- determinación de la cantidad de granos de lecitina;
- determinación del número de cuerpos amiloides;
- determinación del número de cuerpos Trousseau-Lallemand;
- determinación del número de macrófagos.
Estudio bacteriológico de las secreciones prostáticas: determinación de la naturaleza de la enfermedad (prostatitis bacteriana o abacteriana).
Criterios para la prostatitis bacteriana:
- la tercera porción de orina o secreción prostática contiene bacterias de la misma cepa en un título de 103 UFC/ml o más, siempre que la segunda porción de orina sea estéril;
- un aumento de diez veces o más en el título de bacterias en la tercera porción de orina o en la secreción de próstata en comparación con la segunda porción;
- la tercera porción de orina o secreción prostática contiene más de 103 UFC/ml de bacterias uropatógenas verdaderas, a diferencia de otras bacterias de la segunda porción de orina.
Se ha demostrado la importancia predominante en la aparición de prostatitis bacteriana crónica de los microorganismos gramnegativos de la familia Enterobacteriaceae (E. coli, Klebsiella spp, Proteus spp, Enterobacter spp, etc. ) y Pseudomonas spp, así como Enerococcus faecalis.
La toma de muestras de sangre para determinar la concentración sérica de PSA no debe realizarse antes de 10 días después del DRE. La prostatitis puede provocar un aumento de la concentración de PSA. A pesar de ello, cuando la concentración de PSA es superior a 4 ng/ml, está indicado el uso de métodos diagnósticos adicionales, incluida la biopsia de próstata, para excluir el cáncer de próstata.
Estudios instrumentales:
Ecografía transrectal de la próstata: para diagnóstico diferencial, para determinar la forma y estadio de la enfermedad con seguimiento posterior durante todo el tratamiento.
Ultrasonido: valoración del tamaño y volumen de la próstata, ecoestructura (quistes, cálculos, cambios fibroso-escleróticos en el órgano, abscesos prostáticos). Las áreas hipoecoicas en la zona periférica de la próstata son sospechosas de cáncer de próstata.
Estudios de rayos X: con obstrucción de la salida de la vejiga diagnosticada para aclarar su causa y determinar tácticas de tratamiento adicionales.
Métodos endoscópicos (uretroscopia, cistoscopia): realizados según indicaciones estrictas con fines de diagnóstico diferencial, cubriéndose con antibióticos de amplio espectro.
Estudios urodinámicos (uroflujometría): determinación del perfil de presión uretral, estudio de presión/flujo,
Cistometría y miografía de los músculos del suelo pélvico: si se sospecha una obstrucción de la salida de la vejiga, que suele acompañar a la prostatitis crónica, así como trastornos neurogénicos de la micción y la función de los músculos del suelo pélvico.
MSCT y MRI de órganos pélvicos: para diagnóstico diferencial con cáncer de próstata.
Indicaciones de consulta con especialistas: Consulta con un oncólogo: si el PSA es superior a 4 ng/ml, para excluir la formación de próstata maligna.
Diagnóstico diferencial
Diagnóstico diferencial de prostatitis crónica.
A los efectos del diagnóstico diferencial, se debe evaluar el estado del recto y los tejidos circundantes. (nivel de evidencia - I, fuerza de recomendación - A).
Nosologías |
Síndromes/síntomas característicos | prueba de diferenciación |
| prostatitis crónica | La edad promedio de los pacientes es de 43 años. Dolor o malestar en la zona pélvica que dura 3 meses o más. La localización más común del dolor es el perineo, pero la sensación de malestar puede ocurrir en las áreas suprapúbica, inguinal de la pelvis, así como en el escroto, el recto y la región lumbosacra. Dolor durante y después de la eyaculación. La disfunción urinaria a menudo se manifiesta como síntomas irritativos y, con menor frecuencia, como síntomas de obstrucción de la salida de la vejiga. |
DURANTE: se puede detectar hinchazón y sensibilidad de la glándula prostática y, a veces, su agrandamiento y suavidad del surco mediano. Para realizar un diagnóstico diferencial, se debe evaluar el estado del recto y los tejidos circundantes. Secreción de próstata: determine la cantidad de leucocitos, granos de lecitina, cuerpos amiloides, cuerpos de Trousseau-Lallemand y macrófagos. Se realiza un estudio bacteriológico de las secreciones prostáticas u orina obtenidas tras un masaje. Según los resultados de estos estudios, se determina la naturaleza de la enfermedad (prostatitis bacteriana o abacteriana). Criterios para la prostatitis bacteriana.
La ecografía de la próstata en la prostatitis crónica tiene una alta sensibilidad pero una baja especificidad. El estudio permite no sólo realizar un diagnóstico diferencial, sino también determinar la forma y estadio de la enfermedad, seguido de un seguimiento durante todo el tratamiento. La ecografía permite evaluar el tamaño y volumen de la próstata, la ecoestructura. |
| Hiperplasia prostática benigna (adenoma de próstata) | Se observa con mayor frecuencia en personas mayores de 50 años. Un aumento gradual de la micción y un aumento lento de la retención urinaria. El aumento de la frecuencia de la micción es típico durante la noche (en el caso de la prostatitis crónica, una mayor frecuencia de la micción durante el día o temprano en la mañana). | PRI: la glándula prostática es indolora, agrandada, densamente elástica, el surco central está alisado y la superficie es lisa. Secreción de próstata: la cantidad de secreción aumenta, pero la cantidad de leucocitos y granos de lecitina permanece dentro de la norma fisiológica. La reacción de secreción es neutra o ligeramente alcalina. Ultrasonido: se observa deformación del cuello de la vejiga. El adenoma sobresale hacia la cavidad de la vejiga en forma de formaciones grumosas de color rojo brillante. Hay una importante proliferación de células glandulares en la parte craneal de la próstata. La estructura de los adenomas es homogénea con áreas de oscurecimiento de forma regular. Hay un aumento de la glándula en dirección anteroposterior. En el fibroadenoma, se detectan ecos brillantes del tejido conectivo. |
| cáncer de próstata | Se ven afectadas personas mayores de 45 años. Al diagnosticar la prostatitis crónica y el cáncer de próstata, se observa una localización idéntica del dolor. El dolor en el cáncer de próstata en la región lumbar, sacro, perineo y parte inferior del abdomen puede ser causado tanto por un proceso en la propia glándula como por metástasis en los huesos. A menudo se produce un rápido desarrollo de retención urinaria completa. Puede producirse dolor óseo intenso y pérdida de peso. | SI: se determinan los ganglios de densidad cartilaginosa individuales o la infiltración densa y grumosa de toda la glándula prostática, que se limita o se disemina a los tejidos circundantes. La próstata está inmóvil, indolora. PSA: más de 4, 0 ng/ml Biopsia de próstata: se determina una colección de células malignas en forma de cilindros de conductos. Las células atípicas se caracterizan por hipercromatismo, polimorfismo, variabilidad en el tamaño y forma de los núcleos y figuras mitóticas. Cistoscopia: se determinan masas grumosas de color rosa pálido que rodean el cuello de la vejiga en un anillo (el resultado de la infiltración de la pared de la vejiga). A menudo hinchazón, hiperemia de la membrana mucosa, proliferación maligna de células epiteliales. Ultrasonido: asimetría y agrandamiento de la próstata, su deformación significativa. |
Tratamiento
Objetivos del tratamiento:
- eliminación de la inflamación en la próstata;
- alivio de los síntomas de exacerbación (dolor, malestar, trastornos de la micción y de la función sexual);
- prevención y tratamiento de complicaciones.
Tácticas de tratamiento
Tratamiento no farmacológico:
Dieta nº 15.
Modo: general.
Tratamiento farmacológico
En el tratamiento de la prostatitis crónica, es necesario utilizar simultáneamente varios medicamentos y métodos que actúen sobre diferentes partes de la patogénesis y permitan la eliminación del agente infeccioso, la normalización de la circulación sanguínea en la próstata, un drenaje adecuado de los acinos prostáticos, especialmente en las zonas periféricas, la normalización del nivel de hormonas esenciales y las reacciones inmunes. Se recomiendan medicamentos antibacterianos, anticolinérgicos, inmunomoduladores, AINE, angioprotectores, vasodilatadores, masaje de próstata y también es posible la terapia con alfabloqueantes.
Otros tratamientos
Otros tipos de tratamiento brindados de forma ambulatoria:
- hipertermia transrectal por microondas;
- fisioterapia (terapia con láser, fangoterapia, fonoelectroforesis).
Otros tipos de servicios prestados a nivel estacionario:
- hipertermia transrectal por microondas;
- fisioterapia (terapia con láser, fangoterapia, fonoelectroforesis).
Otros tipos de tratamiento proporcionados en la etapa de emergencia: no proporcionados.
Intervención quirúrgica
Intervenciones quirúrgicas realizadas de forma ambulatoria: no realizadas.
Intervención quirúrgica realizada en un entorno hospitalario.
Tipos:
Incisión transuretral a las 5, 7 y 12 horas.
Indicaciones:
Se realiza en el ámbito hospitalario si el paciente presenta fibrosis prostática con cuadro clínico de obstrucción de la salida de la vejiga.
Tipos:
Resección transuretral
Indicaciones:
uso para la prostatitis calculosa (especialmente cuando se localizan cálculos que no se pueden tratar de manera conservadora en las zonas central, transitoria y periuretral).
Tipos:
Resección del tubérculo espermático.
Indicaciones:
con esclerosis del tubérculo seminal, acompañada de oclusión de los conductos eyaculador y excretor de la próstata.
Medidas preventivas:
- abandonar los malos hábitos;
- eliminar la influencia de influencias nocivas (frío, inactividad física, abstinencia sexual prolongada, etc. );
- dieta;
- tratamiento de spa;
- normalización de la vida sexual.
Gestión adicional:
- observación por un urólogo 4 veces al año;
- Ultrasonido de próstata y orina residual en vejiga, DRE, IPSS, secreción prostática 4 veces al año.
Indicadores de eficacia del tratamiento y seguridad de los métodos de diagnóstico y tratamiento descritos en el protocolo:
- ausencia o reducción de quejas características (dolor o malestar en la pelvis, perineo, región suprapúbica, áreas inguinales de la pelvis, escroto, recto);
- reducción o ausencia de hinchazón y sensibilidad de la glándula prostática según los resultados del DRE;
- reducción de los indicadores inflamatorios de la secreción prostática;
- Reducción de la hinchazón y tamaño de la próstata según ecografía.
























